急性心筋梗塞症|症状・検査・治療・社会復帰について|ツカザキ病院

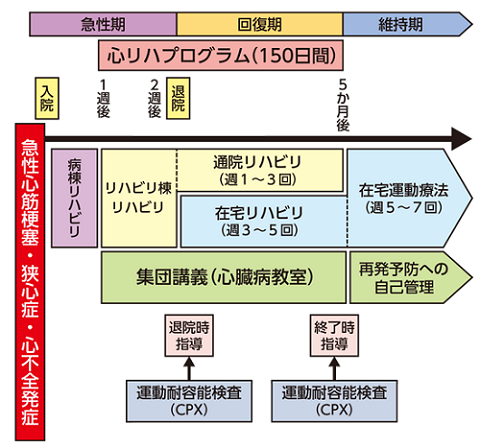
心筋梗塞の図 閉塞 1 した先の心筋 2 が壊死している 分類および外部参照情報 - - - 心筋梗塞(しんきんこうそく、: myocardial infarction)は、の一つ。 の筋肉細胞に酸素や栄養を供給しているに閉塞や狭窄などが起きての流量が下がり、が状態になりしてしまった状態。 通常は急性に起こる「急性心筋梗塞(AMI)」のことを指す。 心臓麻痺・ 心臓発作(: heart attack)とも呼ばれる。 心筋が虚血状態に陥ってもにまで至らない前段階をといい、狭心症から急性心筋梗塞までの一連の病態を総称して( acute coronary syndrome, ACS)という概念が提唱されている。 心臓発作のメカニズムを説明するビデオ。 日本語字幕付き英語。 急性心筋梗塞 AMI:Acute Myocardial Infarction :発症から3日以内• 亜急性心筋梗塞 SMI:Subsequent Myocardial Infarction :発症から30日以内• 陳旧性心筋梗塞 OMI:Old Myocardial Infarction :発症から30日以上 原因 [ ] 冠動脈の血流量減少は、主になどの何らかの要因によって狭窄(きょうさく)を起こすことによる。 この要因には冠動脈部分でのの破裂 plaque rupture や spasm が深く関係するが、他にも性動脈炎が起こす冠動脈起始部狭窄、解離性大動脈瘤が冠動脈に進展して起こる閉塞、などによる冠動脈での()形成などもある。 こうした研究は米国心臓協会のサイトに掲載されていたこともあり、20年以上の研究調査でO型の男女のリスクが低かった。 症状 [ ] 強い胸部の痛みや苦悶感が生じ15分以上持続するが、虚血状態が解消されなければ数時間以上続く。 顔面蒼白になり、冷や汗、、の低下、の上昇などを伴い、意識不明に陥ることもある。 そして、最悪の場合は、死に至る恐ろしい病である。 左心不全を伴う症例が多く、湿性ラ音が広範囲で聴取できるようになる。 Killipらはこのラ音所見を重症度の判定表にまとめ、これはKillip表と言う。 痛みを感じなくなる原因は、脳血管障害 や糖尿病性神経障害による自律神経障害が多いと考えられている。 自覚症状がないまま心筋梗塞の病態が進行するため、発見時には既に重篤な状態(死亡も含む)となっている場合も多い。 発病因子 [ ]• (特に高LDLコレステロール血症)• 狭心症・心筋梗塞の家族歴• 加齢(男性45歳以上、女性65歳以上)• 検査 [ ] 心電図 [ ] ECG の所見としては ST上昇 や異常Q波が特徴的であり、これがどの誘導肢に現れるかで梗塞部位や責任血管部位の診断が行える。 もちろんミラーイメージの ST低下も含む。 hyper acute T は臨床所見と組み合わせて判断する。 障害部位 ST上昇誘導 ST下降誘導(Reciprocal image 責任血管 中隔(Septal) V 1, V 2 (-) 左冠動脈前下行枝(LAD) 前壁(Anterior) V 3, V 4 (-) 左冠動脈前下行枝(LAD) 前壁中隔(Anteroseptal) V 1, V 2, V 3, V 4 (-) 左冠動脈前下行枝(LAD) 前壁側壁(Anterolateral) V 3, V 4, V 5, V 6, I, aVL II, III, aVF 左冠動脈前下降枝(LAD)、左冠動脈回旋枝(LCX)、左冠動脈主幹部(LMT) 広汎前壁(Extensive anterior) V 1, V 2, V 3, V 4, V 5, V 6, I, aVL II, III, aVF 左冠動脈(LCA) 下壁(Inferior) II, III, aVF I, aVL 右冠動脈(RCA)、左冠動脈回旋枝(LCX) 側壁(Lateral) I, aVL, V 5, V 6 II, III, aVF 左冠動脈回旋枝(LCX)、左冠動脈主幹部(LMT) 後壁(Posterior) V 7, V 8, V 9 V 1, V 2, V 3, V 4 後下行枝(PDA) 右室梗塞(RV) II, III, aVF, V 1, V 4R I, aVL 右冠動脈(RCA) 心臓カテーテル検査 [ ] とは冠動脈の狭窄・閉塞をにより描出する。 侵襲を伴う検査でもあるが、病変描出に続いて、であるを行うことができる利点がある。 心臓超音波検査 [ ] 心臓(エコー)は、ごく軽度の心筋梗塞を検出する上で心電図や血清生化学検査に勝る簡便で最も有用な検査であり、心筋の壁運動低下を検出することにより診断する。 ただし、心尖部や下壁に限局した梗塞の場合など、明らかな壁運動異常(asynergy)を検出しにくい場合もある。 さらに副側血行路がある場合壁運動異常(asynergy)を呈さず、心電図も異常を示さず診断が困難になる場合も多々ある。 心筋梗塞による MR(僧帽弁閉鎖不全症)の有無の診断にも役立つ。 三尖弁の圧格差(TRPG)を計測することで肺動脈圧を推定することが可能であり、心不全の評価にも役立っている。 すでに壁運動低下部位が薄くなって輝度が亢進していればそれは陳旧性病変である。 Swan-Ganzカテーテル検査 [ ] Swan-Ganzカテーテル検査では、静脈から差し込んだカテーテルを右心房・右心室を経由してまで進め、ここでバルーンを用いて間接的に左心房の圧力(肺動脈楔入圧)を計測する方法が取られる。 また、先端から冷水を注入してセンサーを用いた温度測定を行い、血流の量を知る方法もある。 心係数2. 2以下を末端循環不全、肺動脈楔入圧18以上を肺うっ血状態とし、それぞれの区分から重症度を判定し投与するの種類や治療法を定めている。 心筋シンチグラフィー [ ] 心筋梗塞はないか、血流の少ないところはないか、心筋は正常に動いているか、心臓の働きを果たしているかなどを調べる検査。 シンチグラフィーとは、体内に投与したなどから放出されるを検出し、その分布を画像化したもの。 陽電子放射型断層撮影法 PET と呼ばれる 画像診断法の一つ。 腫瘍(がん)や各種臓器の機能の診断にも使われる。 また、核種の組織親和性を利用して、異所性胃粘膜の検出、甲状腺や唾液腺の検査にも使われる。 心筋梗塞の部位は-99mを取り込み、逆に正常な心筋は-201を取り込む性質を持つ。 これを利用しシンチグラフィーを行えば心筋梗塞の進展具合を確認できる。 冠動脈造影CT [ ]• 冠動脈造影 造影剤により冠動脈の形態を描出できる。 特異度が高く、スクリーニングにおける除外診断に有用と考えられている。 非定型的な狭心症疑いの患者を対象にしたランダム化対照試験を行い、最初に冠動脈CT検査を行うと、カテーテル冠動脈造影の施行が減る上、入院期間も短縮できると報告されている。 胸部レントゲン [ ] 胸部の検査は、心筋梗塞に対する特異的な所見は得られないが、重症度の判定や動脈瘤を除くための診断に用いられる。 血液検査 [ ] トロポニンTとIは非常にが高く、発症3時間以上経過した心筋梗塞の診断に役立つ。 トロポニンTとトロポニンIの測定キットには各製品にそれぞれ特徴があるが、総じてトロポニンIの方が・のバランスに優れている。 より早期(約1時間半)で、、の高いという15分間で診断できるものも市販されている。 ただし腎不全患者などでは心筋のダメージと関係なくTnT、H-FABPともに陽性になることがあることが知られている。 CK-MB 心筋特異性が高い。 またの障害(壊死)の程度を反映する。 特異的でないが必ずみられる所見として、最初に上昇する白血球 、AST(GOT)、LDH、CK、ミオシン軽鎖 の上昇があり、それぞれ上昇し始めた時期は発症時間の予測に役立つ。 一般的な血液検査で異常をきたす時間は、 2〜3時間、 2〜4時間、AST 6〜12時間、LDH 12〜24時間、CRP 1〜3日、ESR 2〜3日である。 治療 [ ] 急性期 [ ] 絶対安静が原則である。 発症後急性期には致死的不整脈が容易に起こり死亡する危険性が非常に高い。 また、虚血の時間が長引くほど心筋の死滅が進み心機能の不可逆的低下が進行していく。 発病を疑った際は患者から目を離さず直ちに救急車を要請すること、患者の意識が消失し脈拍を触れない際には躊躇せず心臓マッサージを行うことが必要である。 機能的な心停止に陥った際には3分から5分以上の無処置は社会復帰率をほとんど無にしてしまう。 救急隊の到着を待たず直ちに救命処置(心臓マッサージなど)を開始する必要がある。 心筋梗塞は、心筋に対する相対的・絶対的酸素供給不足が原因であり、安静にして酸素吸入を行う。 また鎮痛および体の酸素消費低下目的で、を投与する場合もある。 急性期には心筋梗塞の病巣拡大を防ぐことが最大の目的となる。 一般的に「」「」「」「内服」などが中心に行われ、, , , の頭文字をとって「MONA(モナー)」という名称で心筋梗塞の応急処置()として知られている。 発症から2時間を経過すると急速に壊死が進行していくが 、6時間以内の心筋梗塞の場合、積極的に閉塞した冠動脈の再灌流療法を行うことで、心筋の壊死範囲を縮小可能である。 これに限らず、発症から24時間以内の症例では、再灌流療法を行う意義が高いとされる。 大別してを行う場合と、療法 PTCR があり、国により、保険により、医師の判断により治療方針が分かれていることがある。 日本では、PCIの可能な施設も多く、急性期であればPCIが行われることが多い。 ただし、動脈を介した検査・処置であることから合併症も多い。 特に心電図上STの上昇が見られた場合、如何に早くPCIを行うかが重要であるが、救急搬入後直ちに同療法を行える体勢を取っている病院は、心臓病治療の先進国である米国でもわずかである。 狭窄部位が3つ以上であった場合などに、緊急 CABG が行われる施設もある。 しかし、2004年から薬剤溶出性ステント , が保険適応となり、PCI の成績向上が期待されている。 安定期 [ ] 急性期にインターベンションが成功すると、比較的予後は保たれることが多い。 安定期には安静、内服加療が中心となり、疾患の特徴上糖尿病、高血圧、高脂血症、コレステリン塞栓症などが併存することが多いため、これらに対する検査・加療、患者教育などが中心となる。 インターベンション不成功例、発症から時間が経過していた例などは下記の様な合併症を生じることが多い。 合併症 [ ] 狭窄が生じた冠動脈の部位と発生からの時間で大まかに分別される。 不整脈 [ ] 心筋梗塞による急性期の死亡の多くは発症後のによる。 急性期24時間以内に最も多く発生し、心筋梗塞の死因の第1位である。 ほとんどに合併する。 左冠動脈 LCA 梗塞で特に前壁梗塞に生じやすい。 発症後数時間以内に生じるものが多い。 致死的な合併症である。 房室結節は、ほとんどが右冠動脈からの血流で灌流されているため、右冠動脈閉塞によって起こる下壁心筋梗塞に伴って房室ブロックが発生しやすい。 洞房結節そのものが障害されると Sick Sinus Syndrome SSS をおこしうる。 心不全 [ ] 頻度は低いが、は発症するとが高い。 Swan-Ganzカテーテルで心機能を評価する Forrester分類に応じ、対症的に治療する。 乳頭筋断裂 [ ] 発症数日後に生じることが多く、右冠動脈 RCA 梗塞の下壁梗塞に生じることが多い。 たいていは発症すると重篤な僧帽弁閉鎖不全を伴い、心不全の原因となる。 治療として CABG をおこなう場合は、同時に僧帽弁置換術をおこなうこともある。 心破裂 [ ] 心筋が壊死し、心臓の血圧に耐えられずに外壁が破裂する症状。 基本的にこれが起こるととによってとなる場合が多く、助かることは難しい。 ちなみに右心室と左心室の間に穴が開くことを心室中隔穿孔という。 Ewald DR, Sumner SC November 2016. Wiley Interdiscip Rev Syst Biol Med 8 6 : 517—535. QLifePro 2012年08月19日• 日本老年医学会雑誌 Vol. 30 1993 No. 8 P680-687• 北関東医学 Vol. 39 1989 No. 6 P715-717• 日本老年医学会雑誌 Vol. 34 1997 No. 4 P285-291• 日本医科大学雑誌 Vol. 58 1991 No. 1 P74-85• Hamon, Michele, et al. 2007. Radiology 245 3 : 720-731. 山科章ら 2009. PDF. Circ J 73 Suppl III : 1040-1043. 2016年1月15日閲覧。. Dewey M, et al. Evaluation of computed tomography in patients with atypical angina or chest pain clinically referred for invasive coronary angiography: randomised controlled trial. BMJ 2016;355:i5441• Keller T, et al. Sensitive troponin I assay in early diagnosis of acute myocardial infarction. N Engl J Med. 2009 Aug 27;361 9 :868-77. Reichlin T, et al. Early diagnosis of myocardial infarction with sensitive cardiac troponin assays. N Engl J Med. 2009 Aug 27;361 9 :858-67. Moscucci M, Eagle KA. "Reducing the door-to-balloon time for myocardial infarction with ST-segment elevation. 2006 Nov 30;355 22 :2364-5. Epub 2006 Nov 13. 心臓 Vol. 30 1998 No. 2 p. 91-96 参考文献 [ ]• 編集:、編集協力:川名正敏 萩原誠久 中村文隆 吉田勝哉『講義録 循環器学』メディカルビュー社、2006年、第1版第2刷。 関連項目 [ ] ウィキメディア・コモンズには、 に関連するカテゴリがあります。 外部リンク [ ]• 日本循環器学会• 国立循環器病研究センター• 日本心臓財団.
次の