子宮内膜症が心配な方|日本医科大学付属病院
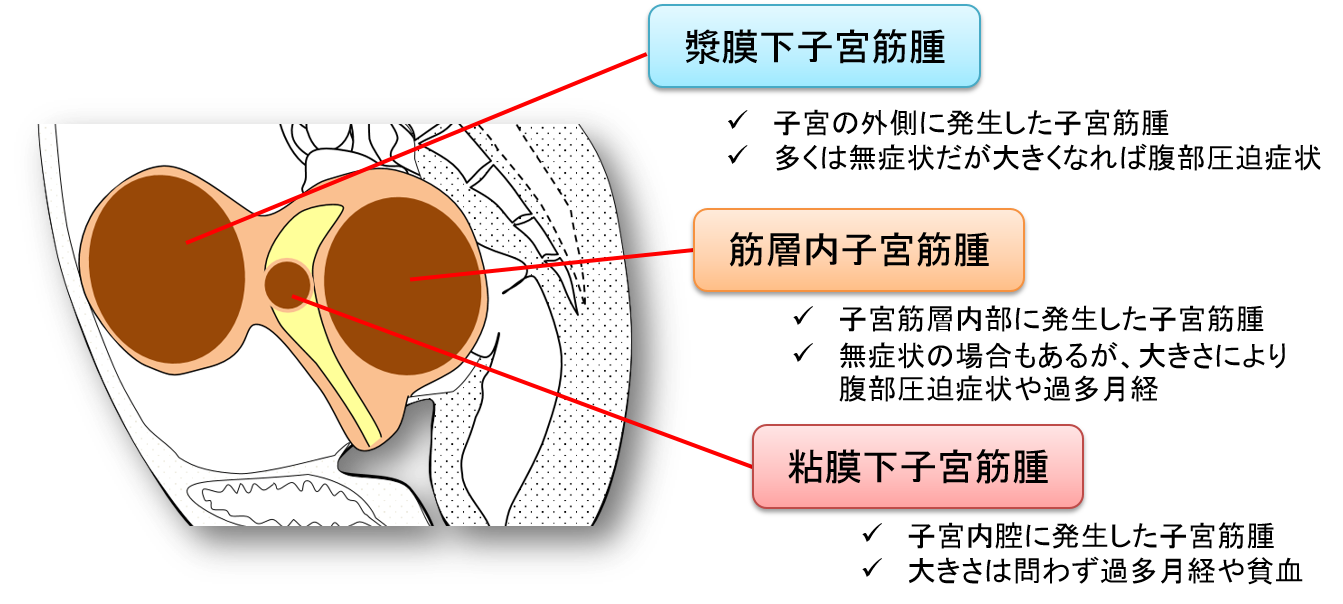
産婦人科の病気:子宮筋腫・子宮内膜症・子宮腺筋症• 月経困難症の原因は女性3大良性疾患 月経困難症とは、月経期間中に月経に伴って病的な症状が起こる状態です。 月経痛・吐き気・頭痛・いらいら・下痢などの症状が含まれます。 原因疾患がないものを機能性月経困難症、原因疾患があるものを器質性月経困難症と呼びます。 原因疾患としては子宮筋腫・子宮腺筋症・子宮内膜症などのいわゆる女性3大良性疾患が挙げられ、複数合併している場合もあります。 治療はまず鎮痛剤による対症療法から始めますが、重症例や子宮内膜症がある場合は低用量エストロゲン・プロゲステロン配合剤(LEP剤)やLNG-IUS (レボノルゲストレル子宮内システム)等による治療が行われます。 機能性月経困難症と考えられても初期の子宮内膜症がある場合や将来的に子宮内膜症を発症する可能性が高いとのデータもあり積極的な治療を考えることも重要です。 子宮筋腫 30~50代の半数弱に発症 子宮は平滑筋という筋肉と内腔を縁どりする子宮内膜(粘膜)からできており、子宮筋腫は子宮の平滑筋細胞からなる良性の腫瘍(コブ様の塊)です。 10~20代の女性でもみられることがあります。 その発育には女性ホルモン(エストロゲン)が関係しています。 子宮筋腫はその発生部位により筋層内筋腫、漿膜下筋腫、粘膜下筋腫に分けられます(図1)。 その大きさや形状は米粒大から骨盤内や腹腔を占拠する大きなものまでさまざまです。 子宮筋腫の発育は、小さいままでとどまるものから、徐々に大きくなるもの、あるいは急に大きくなる場合もあり予測することは困難です。 子宮筋腫は良性の腫瘍であり、悪性化をすることはないと考えられていますが、もともと悪性である子宮肉腫との鑑別診断が難しい場合もあります。 子宮肉腫は非常にまれですが急に大きくなる腫瘍や画像診断で疑わしい場合は注意を要します。 月経の量が増加し血液の塊が出ることも 子宮筋腫があっても症状のない場合も少なくありませんが、症状で最も多いのは月経の変化です。 月経の量が増え血液の塊が出ることもあります。 そのためしばしば貧血をきたします。 次に多い症状が下腹部痛・腰痛で、その他に性交痛、頻尿、排尿困難(尿を出しにくい)、便秘などがみられることもあります。 大きな筋腫では腹部の腫瘤を自分で触れるようになります。 不妊や流産の原因となる場合もあります。 まれではありますが筋腫の内部で壊死が起こったり(変性)、茎をもった漿膜下筋腫が捻転を起こすことにより急激な腹痛をきたすこともあります。 巨大な筋腫では、尿管の圧迫による水腎症や深部静脈血栓症の原因となることもあります。 自覚症状が軽度なら経過観察も可能 子宮筋腫の診断は、内診(触診)・画像検査(超音波検査・MRI等)により、比較的容易に診断されます。 子宮腺筋症との鑑別にはMRI検査が有用です。 粘膜下子宮筋腫では子宮鏡検査(外来で可能です)も有用です。 漿膜下子宮筋腫の場合、卵巣腫瘍や他の腫瘍との鑑別が難しい場合もあります。 子宮筋腫と診断されても、腫瘍が大きくなく自覚症状がないか軽度なら経過観察が可能です。 治療が必要と考えられるのは以下の場合ですが、今後の妊娠希望の有無によっても異なってきます。 日常生活に影響を及ぼす症状(過多月経・月経痛・腹痛・腰痛・排尿困難等)がある場合。 高度の貧血をきたす場合。 腫瘍が急速に大きくなった場合。 不妊や流産を繰り返す場合。 子宮肉腫や卵巣腫瘍など他の腫瘍の可能性があり鑑別が難しい場合。 手術には子宮を温存する方法も 子宮筋腫の治療法は、腹痛や貧血に対しては、薬物療法(鎮痛剤・鉄剤)を行います。 閉経が近い年齢の場合や、手術までの期間、薬で月経をとめ症状を改善させることはできますが一時的で、子宮筋腫そのものを薬だけで完全に消失させることはできません。 また、現在のところ長期的に子宮筋腫の増大(発育)を予防する薬はありません。 手術療法には子宮を温存する方法として子宮筋腫核出術・子宮動脈塞栓術(UAE)・子宮鏡下子宮内膜焼灼術・マイクロ波子宮内膜アブレーション(MEA)等があります。 根治的手術としては子宮摘出術(全摘・亜全摘)が行われます(図2、各手術の詳細は「婦人科手術」の項をご参照ください)。 治療が必要かどうか、どのような治療法が適しているのかについては、担当医とよく相談し方針を決めていくことが重要です。 図1 子宮筋腫の発生部位 図2 子宮筋腫の治療マップ 子宮内膜症 子宮内膜が外側の組織に発生する病気 子宮内膜症とは、子宮の内腔を縁どりする子宮内膜(粘膜)が子宮の外部の組織(骨盤腹膜・卵巣など)に発生する病気です。 月経のたびに出血、炎症、癒着を繰り返し増殖・進行します。 好発部位は骨盤内の腹膜、卵巣、ダグラス窩、まれに膀胱・尿管・腸管・臍、手術の傷、胸膜などに発生します(希少部位子宮内膜症)。 子宮内膜症の治療が必要かどうかは、広がりや症状の程度(病気の進み具合、卵巣チョコレート嚢胞の有無)、症状の程度、妊娠の希望の有無、または不妊との関連等を踏まえて判断します。 長期的に治療を取り組む気持ちが大切 治療については原則薬物療法で、長期の治療戦略を必要とする慢性疾患としてとらえることが重要です。 薬物療法には疼痛に対する対症療法と内膜症そのものに効果を持つ内分泌療法があります。 内分泌療法の目的は内膜症病巣の消褪、または進行阻止、手術後の再発の予防ですが不妊症に対する直接的治療効果はありません。 薬物としては、低用量エストロゲン・プロゲステロン配合剤または合成黄体ホルモン剤(ディナゲスト)GnRHアゴニストが使われます。 卵巣チョコレート嚢胞や深部子宮内膜症などでは手術療法が必要な場合もあります。 卵巣チョコレート嚢胞のみを摘出する手術では卵巣の機能の温存が期待されますが再発率も高く、近年手術後に低用量エストロゲン・プロゲステロン配合剤または合成黄体ホルモン剤(ディナゲスト)を服用することで再発率が低下することがわかっています。 卵巣チョコレート嚢胞からは卵巣がんが発生することもあり(0. 図3 子宮内膜症の治療 子宮腺筋症 内膜類似組織が増殖して子宮が腫大化 子宮腺筋症とは、子宮内膜に類似する組織が子宮の壁である子宮筋層内で増殖し、子宮全体または筋層の一部が厚くなり、子宮が腫大する病気です。 腺筋症が子宮筋層全体に広がる「びまん型」、一部に限局する「限局型(腫瘤形成型)」に分けられます(図4)。 子宮筋腫を合併する場合もあります。 発生原因は現時点では明らかになっていません。 好発年齢は30歳代後半から40歳代です。 かなり痛い月経痛が数日続くことも 症状は月経痛、過多月経、貧血症状などですが、痛みはかなり強く月経が終了しても数日続く場合もあります。 多くの症例で子宮の腫大がみられるため、診断では子宮筋腫との鑑別が必要となります。 症状や内診所見から診断を推定し、画像診断を行います。 超音波検査で診断が可能な場合が多いですが、MRI検査が最も有用です。 過多月経などの症状が強い場合は治療必要 子宮の腫大が軽度で症状が軽い症例では経過観察とします。 閉経により症状はなくなります。 月経困難や過多月経などの症状が強い場合や子宮の腫大が高度の場合は治療を必要とします。 治療は薬物療法ではまず症状をおさえる対症療法を行います。 痛みに対しては鎮痛剤を使用しますが、子宮がそれほど大きくない場合は黄体ホルモン剤(ディナゲストまたはミレーナ)の併用も考慮されます。 貧血があれば鉄剤を使用します。 子宮腺筋症を薬で根治することは困難ですが、早期に閉経が予想される場合は対症療法のみ、またはGnRHアゴニストの投与により経過をみる場合もあります。 症状が強く40歳代後半ごろまでの年齢であれば根治的治療として手術により子宮を摘出することを考慮します。 手術は開腹手術または腹腔鏡手術のよる子宮全摘術が行われます。 子宮頸部を残し子宮本体(体部)のみを摘出する子宮膣上部切断術が選択される場合もあります。 卵巣は異常がなければ原則として残します。 限局性の腺筋症で妊娠の希望が強ければ腺筋症病巣を取り除く「核出術」が行われる場合もあります。 症状の軽減は期待されますが、妊娠した場合、子宮破裂のリスクがあります。 過多月経に対してはマイクロ波子宮内膜アブレーション(MEA)も有効です。 子宮動脈塞栓術(UAE)も効果がありますが、再発や長期的な治療効果に関しては十分なデータがありません(各手術の詳細は「婦人科手術」の項をご参照ください)。
次の