【医師監修】インスリンアナログ製剤にはどんなタイプがあるの?
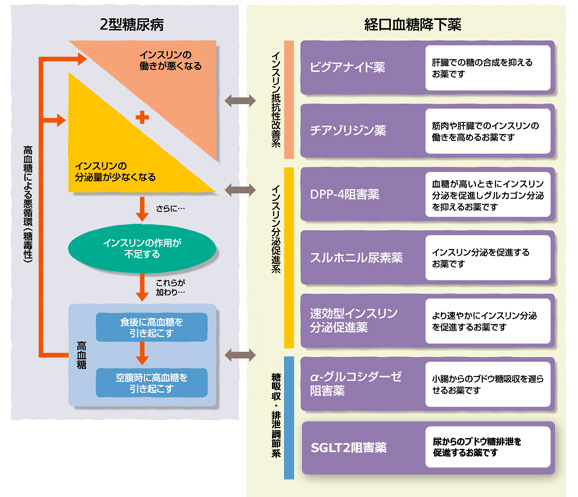
インスリンを体内に投与することで、 血糖値を下げによる 合併症を防ぐ薬• は血糖値が高い状態で、この状態が続くと様々な合併症を引き起こす• インスリンは血糖を下げる ホルモン• インスリン製剤はインスリンアナログ製剤とヒトインスリン製剤に分かれる• インスリン製剤は作用発現時間や作用持続時間などにより以下の種類に分かれる• 超速効型:作用発現時間が10〜20分、作用持続時間は3〜5時間で「食直前に投与」 ・フィアスプ注は通常、食事開始時(食事開始前の2分以内)に投与• 速効型:作用発現時間は30分〜1時間、作用持続時間は5〜8時間で「食前30分に投与」• 持効型:作用持続時間は約24時間又はそれ以上で、継続使用時に明らかなピークが見られないため、中間型に比べてよりスムーズに基礎分泌を補いやすいメリットが考えられる• 中間型:作用発現時間は30分〜3時間、作用持続時間は18〜24時間(同じ中間型でも製剤によっては作用持続時間に開きがある場合もある)• 混合型:超速効型又は速効型に、一定量の添加物を加えたり中間型を組み合わせた製剤(超速効型又は速効型の配合割合により規格が複数存在することがある)• 一部のインスリン製剤はの治療に使われる場合もある 糖尿病は血液中の糖(ブドウ糖)が適正な量を超えて増えてしまった状態で、血糖値が高い状態が続くと様々な合併症がおこる。 インスリンは血糖値を下げるホルモンであり、通常は膵臓から放出される。 しかし、膵臓の障害などでインスリンが十分に作れなくなったり(インスリン分泌低下)、インスリンの効きが悪くなること(インスリン抵抗性)によってインスリンが十分に働かない状態になると血糖値が下がらなくなってしまう。 本剤はインスリンを含有した注射製剤であり、体内で不足しているインスリンを主に皮下注射(バイアル製剤の中には場合によっては筋肉内や静注内投与で使用するものもある)により投与することで、血糖値を下げ合併症の発症を防ぐ効果をあらわす。 インスリン製剤は大きく分けて、インスリンアナログ製剤とヒトインスリン製剤に分かれる。 インスリンアナログ(「インスリンに似たもの」の意味をもつ)製剤はインスリンと同じ生理作用を持ちながら、体内におけるインスリンの作用持続時間などを調節したもので、超速効型(作用発現時間が10〜20分で作用持続時間が3〜5時間)や持効型(作用持続時間が約24時間又はそれ以上)などがある。 ヒトインスリン製剤は微生物によってヒト型のインスリンを産生させ精製などを行い製剤化したもので、速効型(作用発現時間が30〜1時間で作用持続時間が5〜8時間)、中間型(作用持続時間は18〜24時間〔同じ中間型でも製剤によって作用時間に開きがある〕)などがある。 また超速効型あるいは速効型製剤に一定量の添加物(プロタミンという物質の添加により成分の解離が遅延し、血中への移行が緩徐となる)を加えたものや中間型を組み合わせたものである、混合型インスリン製剤(ノボラピッド30ミックス注、ヒューマログミックス25注など)があり、血糖の状態や患者のライフスタイルなどに合わせた使用量の調節や製剤選択が行われている。 剤形に関してもプレフィルド製剤及びキット製剤(インスリン製剤と注入器が一体となったディスポーザブル〔使い捨て〕タイプ)、カートリッジ製剤(専用のペン型注入器と組み合わせて使用するタイプ)、バイアル製剤(注射器で吸引して使用するタイプ)があり用途などによって選択される。 インスリン製剤は通常、専用の注射針などを用いて投与するが、近年では針の太さが細く長さも短い針が開発され、注射時の痛みなどが改善されてきている。 (超)速効型のバイアル製剤は、ポータブルインスリン用輸液ポンプ(インスリンポンプ)を用いた持続皮下インスリン注入療法に使われる場合もある。 なお、インスリンには血液中のカリウムイオンを細胞内に取り込む作用があるため、本剤の中には高カリウム血症の治療(グルコース・インスリン療法:GI療法)に使われるものもある。 インスリン製剤の主な副作用や注意点• 冷や汗がでる、気持ちが悪くなる、手足がふるえる、ふらつく、力が抜けた感じがするなどの症状が急に出現したり持続したりする• 上記のような症状がみられる場合は、吸収の速い糖分などを摂取する• 糖分を摂取しても症状の改善がみられない場合は、医師や薬剤師に連絡する• 高所作業、自動車の運転などに従事している場合は注意する• 注射部位の症状• 発赤、痒み、 疼痛、 腫脹などがあらわれる場合がある• 、血管神経性 浮腫• 頻度は非常に稀である• 呼吸困難、血圧低下、 頻脈、発汗、 発疹、急に唇・ まぶたなどが大きく腫れる、話しづらいなどの症状がみられた場合は放置せず、医師や薬剤師に連絡するなど適切に対応する• インスリン製剤の一般的な保管方法に関して• ノボラピッド注:超速効型 インスリンアナログ製剤• 剤形の種類:フレックスペン、フレックスタッチ、イノレット、ペンフィル、バイアル• ノボラピッドミックス注(30ミックス、50ミックス、70ミックス):混合型インスリンアナログ製剤• 剤形の種類:フレックスペン、ペンフィル(30ミックスのみ)• 30ミックス注:超速効型と中間型を「3:7」の割合で含有する• 50ミックス注:超速効型と中間型を「5:5」の割合で含有する• 70ミックス注:超速効型と中間型を「7:3」の割合で含有する• 剤形に関して(種類や規格によって選択できる剤形は異なる)• フレックスペン、フレックスタッチ:インスリン製剤と注入器が一体となったディスポーザブル(使い捨て)タイプ• イノレット:注入器一体型製剤で特徴(「握りやすい」「注入しやすい」「単位目盛が見やすい」)により、握力や視力の低下した患者などへのメリットが考えられる• ペンフィル:専用のペン型注入器(ノボペン)と組み合わせて使用するカートリッジ製剤• バイアル:注射器で吸引して使用するバイアル製剤(必要に応じ 静脈内注射、持続静脈内注入又は筋肉内注射で投与される場合もある)• フレックスタッチに関して(フレックスペンから次の点を改良)• 注入ボタンが伸びず、押しやすい• 注入ボタンが軽く、より小さい力で注入できる• 注入単位設定時のクリック感やクリック音を強くし、視力が弱い患者にとってより確実な単位設定をサポート• 注入完了時に「カチッ」と音がするので、注入完了を確認できる• 他のインスリンと識別しやすくするために、カートリッジホルダーに色づけがされている ヒューマログ注、ヒューマログミックス25注、ヒューマログミックス50注• ヒューマログ注:超速効型 インスリンアナログ製剤• ヒューマログミックス注(ミックス25、ミックス50):混合型インスリンアナログ製剤• 剤形の種類:ミリオペン、カート• ミックス25注:超速効型と中間型を「25:75」の割合で含有する• ミックス50注:超速効型と中間型を「50:50」の割合で含有する• 剤形に関して(種類によって選択できる剤形は異なる)• ミリオペン:インスリン製剤と注入器が一体となったディスポーザブル(使い捨て)タイプで、手の力が弱い患者でも無理なく注入できるなどのメリットが考えられる ・ミリオペンHD:0. 5単位刻みの投与量調節が可能なミリオペン• カート:専用のペン型注入器(ヒューマペンラグジュラ、ヒューマペンサビオ)と組み合わせて使用するカートリッジ製剤• バイアル:注射器で吸引して使用するバイアル製剤(必要に応じインスリンポンプを用いて投与する場合もある) ノボリンR注、ノボリンN注、ノボリン30R注、イノレット30R注• ヒト インスリン製剤• ノボリンR注:速効型ヒトインスリン製剤• ノボリンN注:中間型ヒトインスリン製剤• ノボリン30R注、イノレット30R注:速効型インスリンと中間型インスリンを「3:7」の割合で含有する混合型ヒトインスリン製剤• 剤形に関して• フレックスペン:インスリン製剤と注入器が一体となったディスポーザブル(使い捨て)タイプ• イノレット30R注:注入器一体型製剤で特徴(「握りやすい」「注入しやすい」「単位目盛が見やすい」)により、握力や視力の低下した患者などへのメリットが考えられる• ヒト インスリン製剤• ヒューマリンR注:速効型ヒトインスリン製剤• ヒューマリンN注:中間型ヒトインスリン製剤• 剤形に関して• ミリオペン:インスリン製剤と注入器が一体になったディスポーザブル(使い捨て)タイプで、手の力が弱い患者でも無理なく注入できるなどのメリットが考えられる• カート:専用のペン型注入器(ヒューマペンラグジュラ、ヒューマペンサビオ)と組み合わせて使用するカートリッジ製剤• ランタス注:持効型の インスリンアナログ製剤• ランタスXR注:持効型のインスリンアナログ製剤• 剤形に関して:ソロスター• XRの特徴:濃度を高くして注射量を少なくすることで通常の「ランタス」に比べて夜間及び24時間の発現が少ないなどのメリットが考えられる• 剤形に関して(XR注の剤形はソロスターのみ)• ソロスター:インスリン製剤と注入器が一体になったディスポーザブル(使い捨て)タイプ• カート:専用のペン型注入器(イタンゴ)と組み合わせて使用するカートリッジ製剤• バイアル:注射器で吸引して使用するバイアル製剤 トレシーバ注• 超速効型 インスリンアナログ製剤• インスリンアスパルト(ノボラピッドの成分)にニコチン酸アミド(添加剤)を配合し、成分の初期吸収を速めた製剤(皮下投与後速やかに吸収されることで作用発現時間がノボラピッド注よりはやい特徴をもつ)• 通常、食事開始時(食事開始前の2分以内)に投与する ・食事開始後(食事開始から20分以内)の投与も可能• 剤形に関して ・フレックスタッチ:インスリン製剤と注入器が一体になったディスポーザブル(使い捨て)タイプ ・ペンフィル:専用の注入器(ノボペン)と組み合わせて使用するカートリッジ製剤 ・バイアル:注射器で吸引して使用するバイアル製剤(必要に応じ 静脈内注射による投与やインスリンポンプを用いて投与する場合もある) インスリン製剤を使う主な病気.
次の