【医師監修】ダニによる皮膚病「疥癬」の症状とは?
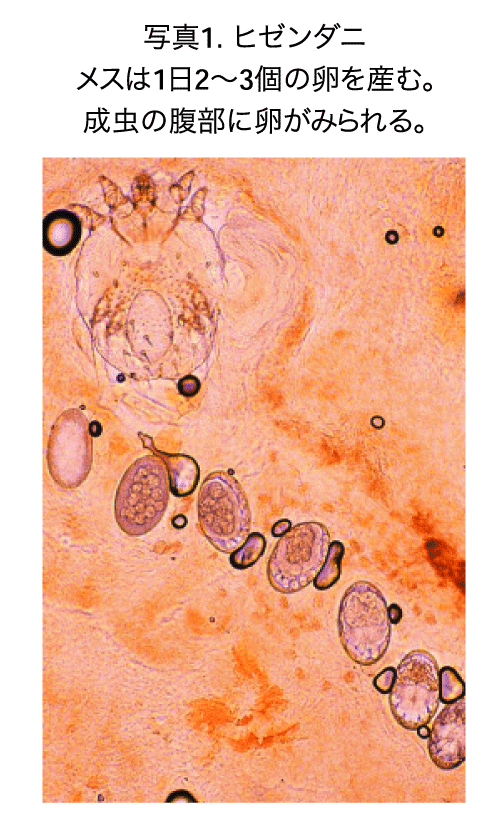
アスクドクターズ監修医師 この記事の目安時間は3分です 疥癬とはどんな病気? 疥癬(かいせん)とは0. 5mmほどの大きさの「ヒゼンダニ(別名:疥癬虫)」というダニが皮膚に寄生して生じる病気です。 ヒゼンダニは、主に皮膚と皮膚の直接接触、まれには衣服や寝具などからの間接的接触でうつります。 ヒゼンダニは小さいので肉眼で見ることはできませんが、皮膚の表面を動いたり、皮膚の最表層である角層の中に潜ったりしています。 ヒゼンダニは吸血することはありませんが、皮膚に住み着いて卵を産んで増えていきます。 ヒゼンダニが皮膚に感染して1カ月ほどたつと、ヒゼンダニに対してアレルギー反応が起こり、かゆみの強い湿疹(皮膚表面の炎症)に似た症状がでてきます。 湿疹と考えて湿疹の治療をしているうちに、疥癬が悪化してしまい、同居している家族などに感染することが大きな問題となります。 疥癬の種類と原因 ヒゼンダニ(疥癬虫)?ノルウェー型とは? 疥癬には「通常疥癬」と「角化型疥癬」の2つがあります。 いずれもヒゼンダニが皮膚に寄生して起こる病気です。 「通常疥癬」と「角化型疥癬」では、原因となるダニは同じで、 「角化型疥癬」は重症の疥癬ということになります。 疥癬の大部分は「通常疥癬」であり、疥癬と言われた時は「通常疥癬」であることがほとんどです。 通常疥癬はかゆみが強く、湿疹(皮膚表面の炎症)に似たブツブツが体のあちこちに多発して、かきむしった傷が混在しています。 湿疹の治療薬であるステロイド剤を塗ると徐々に悪化して、同居している家族などに感染していきます。 「角化型疥癬」と呼ばれているのは重症の疥癬で、これは非常に強い感染力を持っています。 角化型疥癬は、別の病気や薬剤投与のために免疫力の衰えた人に起こり、非常に多数の疥癬虫が寄生しています。 通常疥癬を湿疹と考えて長い間ステロイド剤を塗っているうちに、少しずつ悪化して角化型疥癬となることもあります。 初めにノルウェーの学者が報告したために以前は「ノルウェー疥癬」とも呼ばれていましたが、誤解を招く表現であるため、最近では角化型疥癬と呼ばれることが多くなっています。 通常の疥癬では寄生している疥癬虫は十匹から千匹程度ですが、角化型疥癬では100万匹以上の疥癬虫が寄生しているため、非常に強い感染力をもっています。 はがれた角質や爪が付着すると容易に感染が起こるため、短時間の接触や寝具などを触ることでも疥癬がうつります。 角化型疥癬では、症状が通常の疥癬とは異なっており、皮膚の表面の角質が一面に厚くなって皮膚が黄白色や灰色となります。 爪も厚くなり「爪白癬(爪の水虫)」と誤解されていることもあります。 この厚くなった角質と爪に極めて多数の疥癬虫が寄生しています。 角化型疥癬は痒みがない場合もあり、そのような場合、疥癬であることが疑われずに過ごしているうちに、周囲の人にどんどん感染が広がってしまいます。 疥癬は感染する?感染経路は?性病でもある? 疥癬は、主に皮膚と皮膚の接触により感染します。 感染するためには、疥癬患者の皮膚に接触した時に、その部分にたまたまヒゼンダニがいて、それが自分の皮膚に移動してくるということが必要です。 通常の疥癬では、1人のヒトに寄生しているヒゼンダニは全部で十匹から千匹程度とされていますから、部分的な一瞬の接触で、ヒゼンダニが人から人へ移動して、疥癬が感染する可能性は低いと考えられます。 しかし、しばらくの間、手をつなぐなど、長時間皮膚と皮膚を直接に接触すると感染する可能性は高くなります。 当然ながら性行為感染症(性病)として感染することもあります。 ヒゼンダニの活動には体温が最適で、皮膚から落ちてしまうと温度低下と乾燥のために数時間で弱って感染力が低下します。 したがって 衣類やシーツなどからの感染は少ないと考えられます。 したがって衣類や寝具は熱による乾燥機や熱湯で処理を行えば感染する危険性はなくなります。 布団は丸洗いをする、または布団乾燥機を使って乾燥させる、天日に十分干すなどの対策で感染を防ぐことができます。 なお重症の疥癬である角化型疥癬では、寄生しているヒゼンダニの数が極めて多いため、感染力が非常に強くなり、特別な注意が必要となります。 疥癬はタヌキ、犬、猫などからうつることがある? タヌキ、犬や猫も疥癬になることがあります。 動物の疥癬も、やはり人間と同じくヒゼンダニ(疥癬虫)の寄生によって生じますが、動物のヒゼンダニはヒトに寄生するヒゼンダニとは種類が違います。 動物の疥癬の原因となるヒゼンダニはもともとヒトに適合しないので、ヒトの皮膚では長い間生存することができません。 このため疥癬になった動物からヒトに感染することはありますが、その種類のヒゼンダニがヒトからヒトへ感染することは起こりません。 動物の疥癬がヒトにうつった場合には、原因動物との接触を避けること、原因動物の疥癬を治すことで、ヒトの症状は治癒します。 「オイラックス」というアレルギーのための薬を塗ることも効果があります。 動物のヒゼンダニは人の皮膚では増殖できないので、感染した動物との接触がなくなれば、動物の疥癬がうつった人に対して、ステロイド外用剤(塗り薬)を治療に用いることもあります。 人の疥癬の場合、ステロイド外用剤を用いると疥癬は確実に悪化しますから、この点が大きな違いとなります。 疥癬の潜伏期間はどれくらい? 疥癬は、普通、感染後1カ月から2カ月は無症状です。 なお、この間はヒゼンダニの数が少ないので、他の人に感染させる可能性は低いとされていますが、完全に感染しないというわけではありません。 感染から1カ月から2カ月経過する間に、徐々にヒゼンダニの数が増えて疥癬の症状が出てくるようになります。 潜伏期間が長いことが疥癬を根絶するのが難しい原因のひとつになっています。 ただし、角化型疥癬(重症の疥癬)の患者からの感染では、接触した時に多数のヒゼンダニが皮膚にとりつきますから、症状が出てくるまでの潜伏期間が短く4日から5日となることがあります。 【疥癬関連の他の記事】 疥癬の原因や感染経路後などについてご紹介しました。 体のかゆみに不安を感じている方や、疑問が解決されない場合は、医師に気軽に相談してみませんか?「病院に行くまでもない」と考えるような、ささいなことでも結構ですので、活用してください。
次の
